Dr. Maria Cristina Iannacci
Spec. in Ginecologia e Ostetricia
Perf. in Sessuologia Clinica, Medicina Tradizionale Cinese, Omotossicologia, PNEI
www.iannacci.it
Il desiderio sessuale è definito come la spinta a ricercare un comportamento sessuale attivo. Mentre durante la vita fertile lo scopo di tale comportamento è riproduttivo e ricreativo (per il piacere e non solo, v art. sul significato della sessualità nella specie umana), in post-menopausa rimane solo la funzione ricreativa, come spiega brillantemente la fisiologia femminile dal punto di vista della Medicina Tradizionale Cinese.
Allora perché una percentuale significativa di donne denuncia un netto calo della spinta erotica in post menopausa?
Nel determinismo del desiderio sessuale nella donna giocano un ruolo fondamentale fattori intrapsichici, relazionali ma anche metabolico-ormonali. Sostenere che la relazione sia il momento in assoluto più importante per mantenere un buon desiderio sessuale col passare del tempo cozza con il racconto di tante donne che proprio in coppia soffrono particolarmente di questa disfunzione. Purtroppo si sente in congressi e aggiornamenti da anni la stessa litania del vissuto, accettazione dei cambiamenti e fragilità emotive… che non permettono di far emergere il vero e concreto motivo della riduzione della spinta erotica, cioè il calo degli steroidi sessuali.
Le donne che conservano un buon desiderio sessuale dopo la cessazione della funzione ovarica sono coloro che mantengono una discreta produzione di precursori surrenalici per il testosterone ovvero DHEA e Pregnenolone.
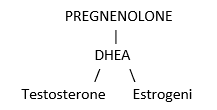
In questo modo una quota di steroidi sufficiente a stimolare i recettori periferici, locali e cerebrali, per Testosterone ed Estrogeni garantisce una qualità di vita accettabile.
Un’ampia fetta di popolazione femminile, al contrario, vede una riduzione drastica dei precursori, e quindi di ormoni “finali” nella cascata di formazione degli steroidi. Infine, alcune pazienti (le chiamo volutamente pazienti perché presentano una sindrome menopausale degna di essere trattata seriamente) si ritrovano con livelli bassi di ormoni o scarso effetto clinico degli stessi per motivi “epigenetici”, cioè riconducibili a stili di vita non ottimali. Stress psicofisico, alimentazione povera di nutrienti, infiammante sull’intestino e pesante sugli emuntori, ritmi sonno veglia non rispettosi delle necessità di riposo/ricarica delle energie, mancanza di adeguato movimento … portano ad una esacerbazione dei sintomi da carenza ormonale a tal punto da richiedere una terapia. Il desiderio sessuale sotto i piedi rappresenta solo la punta dell’iceberg della situazione, un sintomo di squilibrio su più fronti. Correggere gli stili di vita è il primo fattore da tenere presente!
Quale terapia?
Se guardiamo lo schema, semplificato, della cascata di formazione degli steroidi, notiamo che il Pregnenolone è il precursore di tutta la linea compresi i glucocorticoidi, Cortisolo e i mineralcorticoidi, Aldosterone, per cui una somministrazione di tale farmaco può effettivamente nutrire la linea degli steroidi sessuali ma la risposta non è prevedibile e dipenderà da svariati fattori fra cui sempre l’epigenetica, i livelli della vitamina D e la quota circolante degli ormoni tiroidei.

Insomma, per avere una buona risposta clinica sul desiderio sessuale si preferisce usare gli elementi più periferici Testosterone ed estrogeni, soprattutto Estriolo in combinazione sottoforma di gel vegetale, da applicare localmente e in parte sui polsi.
Allora quando usare DHEA e Pregnenolone? Il DHEA e il Pregnenolone sono ormoni che io uso con specifico dosaggio e rapporto tra i due, ma li considero più un supporto antiaging, non terapeutico, una sorta di aiuto aspecifico che poi l’organismo trasformerà a seconda dell’esigenze del momento per rafforzare i muscoli, nutrire il cervello, la pelle, le articolazioni… con probabile effetto anche sulla sessualità ma meno diretto, meno modulabile e molto soggettivo.
Concludo sottolineando che la differenza di significato fra le due terapie (Testo/Estriolo e DHEA/ Pregn.) è testimoniata anche dalla necessità di prescrizione da parte di un medico con determinata specializzazione per la prima combinazione, non richiesta per la seconda. Osservando nello schema cosa succede dopo somministrazione dei precursori, mi sembra quantomeno auspicabile che il prescrittore selezioni le pazienti che possono affrontare tale terapia (la prima controindicazione è la presenza di una patologia estrogeno-dipendente, es. tumore al seno) e pretenda una valutazione degli effetti indesiderati, soprattutto sull’endometrio, con ecografia ginecologica almeno annuale.
Non vi nascondo che io sono estremamente favorevole alle terapie antiaging sessuali.
Dr. Maria Cristina Iannacci
www.iannacci.it
